Dermatología Clínica
La dermatología clínica es aquella rama de esta especialidad médica dedicada a la prevención, diagnóstico y tratamiento de todas las enfermedades que afectan a la piel, el cabello y las uñas en adultos y niños.
Acne
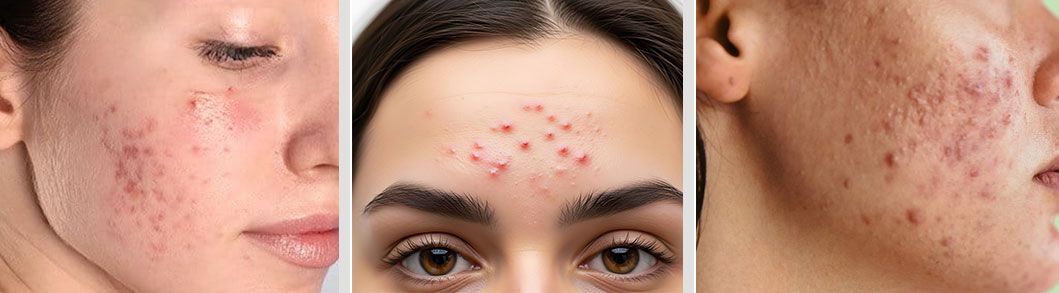
El acné es una de las enfermedades de la piel más frecuentes.
Suele empezar durante la pubertad, a causa de los cambios hormonales que se presentan a esta edad, favorece un aumento en la secesión de sebo de las glándulas sebáceas, que junto con la producción aumentada de queratina, obstruye los poros.
A veces, las bacterias presentes en la piel provocan inflamación de las lesiones, y causan una enfermedad más grave.
El acné también puede afectar a los adultos e indicar la presencia de un factor precipitante como trastornos hormonales o una enfermedad subyacente.
Hay otros factores que pueden favorecer el acné como algunos medicamentos, la aplicación de cremas cosméticas, enfermedades como el síndrome de ovarios poliquísticos, el estrés, exposición a productos industriales como aceites.
El acné se manifiesta con piel grasa y la aparición de comedones abiertos y cerrados (puntos negros y del color de la piel) en la cara y, a menudo, también en el cuello, los hombros, el pecho y la espalda. En el acné moderado y grave, aparecen pápulas, pústulas, abscesos y áreas de enrojecimiento que pueden provocar dolor. Deja secuelas como manchas hiperpigmentadas residuales y cicatrices importantes. El acné altera la calidad de vida de las personas pues provoca angustia y frustración.
Es importante pedir asesoramiento dermatológico, incluso cuando los síntomas son leves, dado que un tratamiento médico eficaz puede prevenir el empeoramiento de la enfermedad y sus consecuencias como la aparición de cicatrices.
Melasma

El melasma es un tipo de hiperpigmentación muy común en las mujeres, aunque puede aparecen también en hombres. Aparece normalmente en forma de áreas oscuras de tamaño variable en la cara, en especial en las mejillas, la nariz, la frente y la porción superior de los labios, y en ocasiones en otras partes del cuerpo que sufren exposición al sol, como los antebrazos.
Se cree que dicho aumento se produce debido a cambios en los niveles hormonales, en especial los que se originan durante el embarazo y el uso de anticonceptivos orales, y otro factor muy importante es la exposición al sol.
Existen tres tipos distintos de melasma:
- Melasma epidérmico
- Melasma dérmico
- Melasma
La medida más significativa que puede adoptar para prevenir o reducir la gravedad del melasma es mantener una actitud proactiva respecto a la protección solar.
Los tratamientos dermatológicos como la prescripción de despigmentantes, el peeling químico, microneedling o el láser pueden ayudar a reducir el melasma.
Si tienes manchas en tu cara, es muy importante la evaluación por un dermatólogo para que te indique el mejor tratamiento para tu caso en particular.
Manchas Corporales
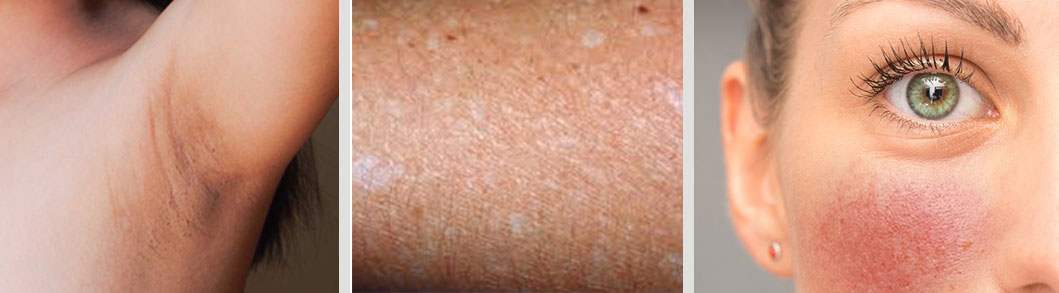
La mácula o mancha en la piel es una alteración en la coloración normal de una zona de la superficie cutánea.
Las manchas pueden ser causadas por un cambio en la cantidad del pigmento de color de la piel, que se conoce como melanina, o por otros factores como la presencia de sangre o inflamación.
Las manchas se clasifican generalmente por su color, lo que ayuda a determinar su causa:
- Manchas Oscuras (Hiperpigmentación)
Son más oscuras que el tono normal de la piel (marrón, gris o negro) debido a un exceso de melanina.
- Causas comunes:
- Exposición solar crónica (léntigos solares o "manchas de la edad").
- Cambios hormonales (melasma o "máscara del embarazo").
- Inflamación o lesión previa (hiperpigmentación postinflamatoria).
- Factores genéticos (pecas o lunares).
- Manchas Blancas (Hipopigmentación o Despigmentación)
Son más claras o completamente blancas que el tono normal de la piel, debido a una disminución o ausencia de melanina.
- Causas comunes:
- Enfermedad autoinmune (vitíligo).
- Infecciones fúngicas (pitiriasis versicolor).
- Inflamación o eccema (pitiriasis alba).
- Daño solar o envejecimiento (hipomelanosis guttata idiopática).
- Manchas Rojas
Se deben generalmente a la dilatación de los vasos sanguíneos o a un proceso inflamatorio.
- Causas comunes:
- Inflamación o infección (acné, dermatitis, rosácea).
- Vasos sanguíneos dilatados (angiomas o "lunares rojos").
- Reacciones alérgicas.
La mayoría de las manchas son inofensivas (benignas), pero algunas pueden ser un signo de una afección subyacente o, en raras ocasiones, de un cáncer de piel (como el melanoma). Por esta razón, si notas que una mancha cambia de color, tamaño o forma, sangra o te causa picazón, siempre es recomendable consultar a un dermatólogo.
Cicatrices
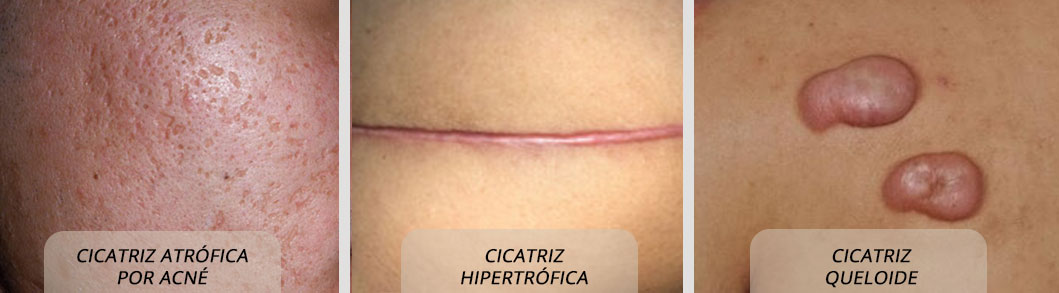
Las cicatrices se forman cuando sanan las heridas de la piel. Son parte natural del proceso de curación cuando el cuerpo repara cualquier daño.
Se considera que la cicatrización normal será aquella que logre mantener un color semejante a la piel que la rodea, que sea plana, lineal y flexible; además, no afectará a la integridad anatómica ni funcional de la zona afectada.
Las cicatrices patológicas se pueden clasificar principalmente en planas, hipertróficas, queloides y atróficas, y según el tipo pueden verse abultadas, planas, enrojecidas, fibrosas, etc., con una apariencia diferente al resto de la piel. Según la percepción de cada persona pueden ser dolorosas, ardorosas, pruriginosas, sensibles, insensibles, etc.
La formación y la reparación de las cicatrices están condicionadas por diversos factores, por ejemplo, la causa que provoca la cicatriz como heridas, quemaduras, cirugías previas, traumatismos o enfermedades inflamatorias.
Sabemos que las cicatrices pueden tener un impacto diverso (cosmético, funcional, psicosocial), esto puede provocar un problema médico con potencial de afectar la autoestima de la persona que lo sufre.
Hoy en día existen diferentes tratamientos para reducir la visibilidad y apariencia de las cicatrices.
Tanto las cicatrices antiguas como las nuevas pueden ser tratadas y, en ambos casos, la apariencia de éstas puede mejorar. Los tratamientos disponibles incluyen escisión quirúrgica, corticoterapia local, crioterapia, láser, radioterapia, tratamientos inmunomoduladores y terapias oclusivas, entre otras.
Caida del Cabello
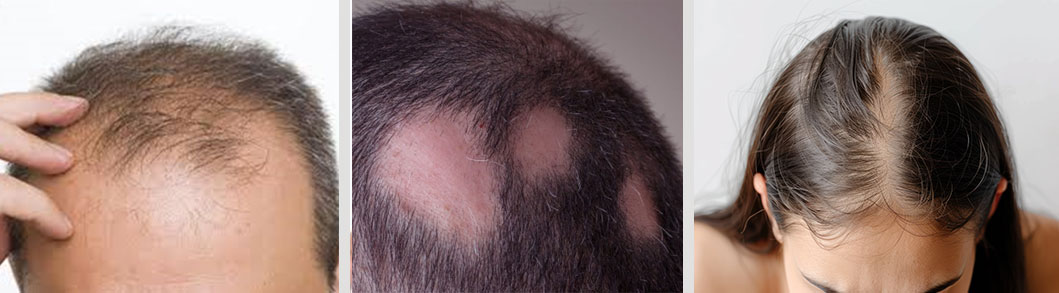
La pérdida del cabello se conoce como Alopecia, puede afectar solo al cuero cabelludo, algunas zonas o a todo el cuerpo, y puede ser temporal o permanente. Puede llegar a ser un tema muy angustiante, que compromete la calidad de vida de quienes la padecen.
La caída del cabello suele estar relacionada con uno o más de los siguientes factores:
- Antecedentes familiares (herencia).
- Edad
- Pérdida de peso significativa
- Cambios hormonales
- Algunas afecciones médicas, como la diabetes y el lupus
- Trastornos del sistema inmunológico
- Medicamentos y suplementos.
- Estrés físico o emocional
- Infecciones
- Mala nutrición
- Tabaquismo
- Radioterapia en la cabeza.
- Peinados y tratamientos.
Existen muchos tipos distintos de alopecia:
En las alopecias no cicatrizales no hay un daño permanente del folículo y suele ser reversible. En las alopecias cicatrizales, existe un daño inflamatorio sobre el folículo piloso, deben recibir atención oportuna, pues su actividad intensa podría provocar daño permanente.
Es importante hacer un diagnóstico correcto e identificar la enfermedad subyacente, pues cada patología tiene su tratamiento específico.
Verrugas Virales
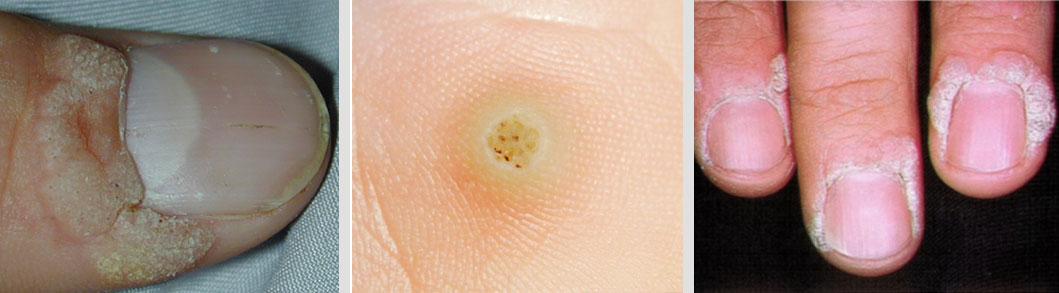
Las verrugas virales son crecimientos benignos de la piel causados por el virus del papiloma humano (VPH). Suelen aparecer como pequeñas protuberancias ásperas que pueden ser del color de la piel, o más oscuras.
Aunque generalmente son inofensivas. Se estima que afectan entre el 7 y el 19% de la población general.
Características principales
- Causa: Infección por algún tipo de virus del papiloma humano (VPH).
- Apariencia: Pequeñas protuberancias, a menudo ásperas al tacto, que pueden ser del color de la piel o más oscuras. A veces presentan pequeños puntos negros en su interior, que son vasos sanguíneos coagulados.
- Contagio: Son contagiosas y se propagan por contacto directo de piel a piel, o a través de superficies y objetos contaminados.
- Ubicación común: Dedos, manos y pies, aunque pueden aparecer en cualquier parte del cuerpo.
- Otros tipos: Existen verrugas genitales, que se propagan a través del sexo, y otros tipos como las verrugas planas (en la cara) o las verrugas periungueales (alrededor de las uñas).
¿Son peligrosas?
- Es una condición que no suele ser grave y en ocasiones pueden desaparecer espontaneamente. Sin embargo, en algunos casos, puede ser oportuno eliminarlas por razones cosméticas, porque se contagian y diseminan con facilidad y, debido a que algunos tipos pueden favorecer la aparición de cáncer de piel.
- Si tienes verrugas, es recomendable consultar a un médico para obtener un diagnóstico y tratamiento adecuados, especialmente si son dolorosas o están en una zona sensible.
Existen distintos tratamientos como agentes queratolíticos, citotóxicos, inmunomoduladores, electrocirugía, crioterapia, láser y la resección quirúrgica.
Vitiligo

El vitíligo es una enfermedad de la piel que provoca la pérdida de pigmentación, dando lugar a manchas blancas o pálidas en diferentes partes del cuerpo. Esta condición no es contagiosa ni pone en riesgo la vida, pero puede tener un impacto significativo en el bienestar psicológico y la autoestima de las personas.
Causas
El vitíligo ocurre cuando las células que producen el pigmento de la piel, llamadas melanocitos, mueren o dejan de funcionar. La causa exacta de por qué los melanocitos fallan o mueren no está completamente clara, pero se cree que está relacionada con varios factores:
- Trastorno autoinmunitario: En las personas con vitíligo no segmentario, el sistema inmunitario del cuerpo ataca y destruye por error los melanocitos.
- Antecedentes familiares (herencia): Existe una predisposición genética. Tener un familiar cercano con vitíligo aumenta el riesgo de desarrollarlo.
- Evento desencadenante: El estrés, una quemadura solar grave o un traumatismo en la piel (como el contacto con una sustancia química) pueden desencadenar la afección.
Síntomas
El síntoma principal del vitíligo es la aparición de manchas pálidas o blancas en la piel. Estas manchas suelen:
- Aparecer con más frecuencia en la cara, el cuello, las manos y los pliegues de la piel.
- Agrandarse con el tiempo.
- Tener bordes bien definidos y, en ocasiones, estar rodeadas por una zona de piel más oscura.
Además de la piel, el vitíligo también puede causar:
- Encaneamiento prematuro del cabello, las cejas, las pestañas o la barba.
- Pérdida de color en las membranas mucosas (los tejidos que recubren el interior de la boca y la nariz).
Tipos
Existen dos tipos principales de vitíligo:
- Vitíligo no segmentario: El tipo más común, donde las manchas blancas aparecen de forma simétrica en ambos lados del cuerpo. A menudo se desarrolla en las zonas expuestas al sol.
- Vitíligo segmentario: Por lo general, se extiende más rápidamente, pero es más estable y menos propenso a extenderse. Suele afectar solo a un lado del cuerpo.
Diagnóstico
Un dermatólogo puede diagnosticar el vitíligo basándose en un examen físico de la piel. Para confirmar el diagnóstico y diferenciarlo de otras afecciones, se pueden utilizar herramientas como:
- Lámpara de Wood: Una luz ultravioleta especial que hace que las zonas afectadas de la piel se vean blanquecinas y brillantes.
- Biopsia de piel o análisis de sangre: En algunos casos, se pueden realizar estas pruebas para descartar otras enfermedades.
Tratamiento
Aunque no existe una cura para el vitíligo, varios tratamientos pueden ayudar a restaurar el color de la piel o detener la progresión de la enfermedad.
La elección del tratamiento depende del tipo, la extensión y la ubicación del vitíligo, así como de la respuesta del paciente.
Infecciones por Hongos en la Piel
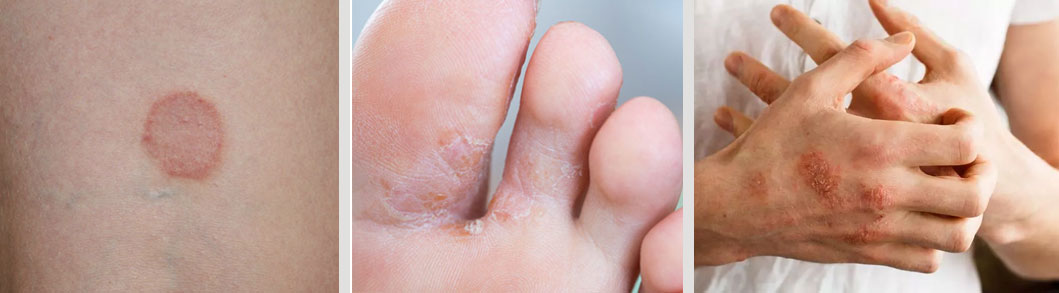
Las infecciones fúngicas en la piel son causadas por hongos y se manifiestan como manchas rojas, descamación o picazón, especialmente en áreas cálidas y húmedas como los pies, la ingle o las axilas, aunque puede aparecer en cualquier parte del cuerpo.
Existen varios tipos comunes como el pie de atleta, la tiña y la candidiasis, y aunque generalmente no son graves, pueden causar molestia.
Síntomas comunes
- Manchas rojas o enrojecimiento
- Picazón
- Descamación
- Hinchazón
- Erupción cutánea
- Engrosamiento o decoloración de las uñas (en la onicomicosis)
Tipos comunes de infecciones fúngicas
- Pie de atleta: Afecta la piel de los pies.
- Hongos inguinales: Afecta la ingle y los muslos.
- Tiña: Puede aparecer en cualquier parte del cuerpo, incluyendo el cuero cabelludo (tiña del cuero cabelludo).
- Pitiriasis versicolor: Afecta el tronco y las extremidades.
- Onicomicosis: Infección que afecta las uñas.
- Candidiasis: Causada por el hongo Cándida, común en áreas húmedas y cálidas como axilas, ingle y debajo de las mamas.
Prevención e higiene
- Mantener la piel limpia y, sobre todo, seca, secando bien todas las zonas del cuerpo después de la ducha.
- Evitar ropa ajustada o de materiales sintéticos que no permiten la ventilación.
- Cambiar la ropa interior y los calcetines a diario.
- Usar calzado ventilado y evitar andar descalzo en duchas públicas o piscinas.
- No compartir objetos personales como toallas, esponjas o zapatos.
Tratamiento
- El tratamiento varía según el tipo y la gravedad de la infección.
- Puede incluir cremas, lociones o medicamentos tópicos antifúngicos.
- En casos más severos, se pueden necesitar tratamiento oral o procedimientos.
- Es fundamental consultar a un dermatólogo para un diagnóstico y tratamiento adecuados.
Onicomicosis
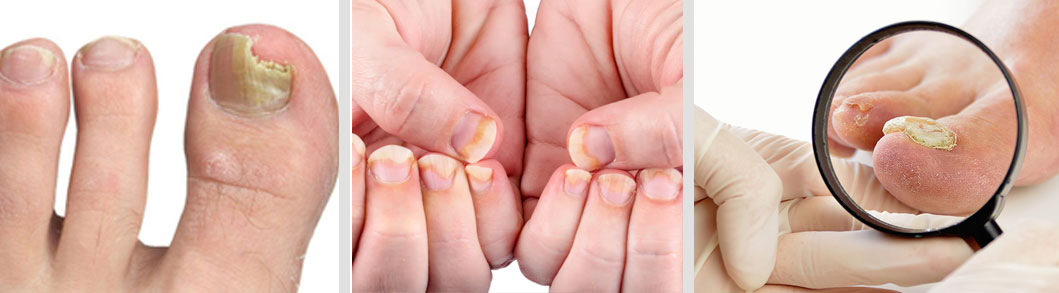
La onicomicosis es una infección fúngica que afecta a las uñas, causada por hongos como dermatofitos, levaduras o mohos. Se caracteriza por cambios en el color, la forma y el grosor de la uña, que puede volverse amarillenta o blanquecina y quebradiza. Es una afección común, especialmente en los pies y en personas mayores, y puede causar dolor o deformación.
Características y causas
- Causas: Es causada por la invasión de hongos en la uña, a menudo a través de pequeñas grietas o lesiones.
- Factores de riesgo: La humedad, el calor, el uso prolongado de calzado cerrado y los deportes acuáticos pueden favorecer su desarrollo.
- Condiciones médicas: Personas con diabetes, problemas de circulación o un sistema inmunitario debilitado tienen un mayor riesgo.
- Transmisión: Puede ser contagiosa y a menudo se transmite por contacto con esporas de hongos presentes en lugares húmedos como gimnasios, piscinas o saunas.
Síntomas comunes
- Decoloración: La uña puede tomar un color amarillento, blanquecino o pardo.
- Deformación: La uña puede volverse engrosada, quebradiza y deformada.
- Dolor: En algunos casos, la infección puede causar dolor, especialmente al usar calzado.
Tratamiento
- Tratamientos médicos: Los tratamientos incluyen medicamentos tópicos (como esmaltes antifúngicos), medicamentos orales o una combinación de ambos.
- Tratamientos adicionales: En casos más severos, se puede considerar el uso de terapia con láser o la extracción de la uña.
- Importancia del tratamiento temprano: Iniciar el tratamiento en etapas tempranas ayuda a mejorar el pronóstico y a prevenir la propagación a otras uñas o piel circundante.
Lo ideal es realizar el diagnóstico correcto mediante una evaluación con un dermatólogo y siempre confirmar con un cultivo para hongos, que nos indicará el agente causal y de esa forma se puede dirigir el tratamiento para cada paciente de forma individual.
Tumores Benignos de Piel
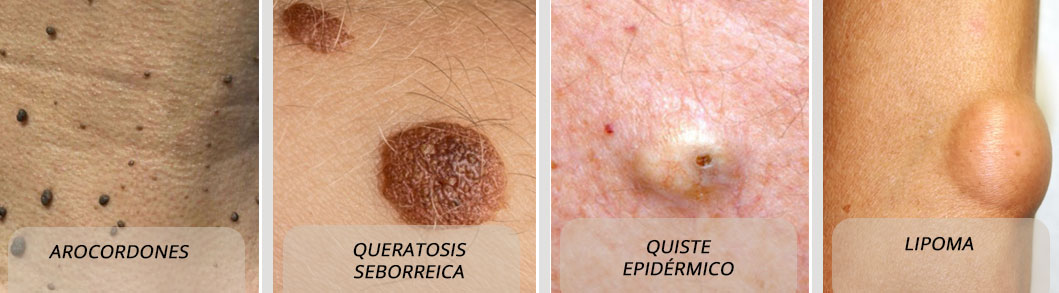
Los tumores benignos de la piel son crecimientos o protuberancias anormales que, a diferencia de los tumores malignos (cancerosos), no se propagan a otras partes del cuerpo. Por lo general, crecen lentamente, no son una amenaza para la vida y no necesitan tratamiento a menos que causen molestias o problemas estéticos.
Estos tumores se forman debido a la proliferación anormal de células de la piel y, aunque no son cancerosos, a veces pueden confundirse con tumores malignos, por lo que es importante que un dermatólogo evalúe cualquier lesión nueva o sospechosa.
Tipos comunes de tumores benignos de la piel
- Lunares (nevos melanocíticos): Lesiones pigmentadas de varios tamaños, formas y colores que se forman por un conjunto de células productoras de pigmento (melanocitos). La mayoría son inofensivos, pero deben ser vigilados por cualquier cambio.
- Queratosis seborreica: Crecimientos superficiales de la piel que a menudo tienen un aspecto ceroso, escamoso o de "pegado" a la piel. Suelen ser de color marrón, negro o tostado y aumentan con la edad.
- Lipomas: Bultos blandos y grasos que crecen lentamente bajo la piel. Son indoloros y se mueven fácilmente al tacto.
- Fibromas blandos (acrocordones): Pequeños crecimientos colgantes de color carne o marrón que suelen aparecer en el cuello, las axilas, la ingle o los párpados.
- Angiomas en cereza: Pequeños puntos rojos o morados causados por la dilatación de vasos sanguíneos. Suelen aparecer en el tronco y aumentan en número con la edad.
- Quistes epidérmicos: Sacos pequeños, firmes y llenos de queratina (una proteína de la piel) y sebo. A menudo tienen un punto oscuro en la parte superior y se pueden romper, liberando un material espeso.
- Dermatofibromas: Pequeños bultos firmes que pueden ser de color rosa, rojo o marrón. Suelen aparecer en las piernas y a veces causan picazón o sensibilidad.
Causas y factores de riesgo
A menudo, la causa exacta de los tumores benignos no está clara, pero se han identificado varios factores de riesgo:
- Predisposición genética: Muchos crecimientos son hereditarios.
- Exposición al sol: La exposición excesiva a la luz solar es un factor de riesgo para algunos tumores, como las queratosis.
- Traumatismos: Algunas lesiones pueden aparecer después de una lesión menor en la piel, como la picadura de un insecto.
- Edad: La mayoría de estos tumores se vuelven más comunes a medida que las personas envejecen.
- Factores hormonales: Algunos crecimientos parecen estar relacionados con cambios hormonales.
Diagnóstico y tratamiento
- Diagnóstico: Un dermatólogo suele diagnosticar un tumor benigno mediante un examen físico y la revisión con dermatoscopia. Si hay dudas, se puede realizar una biopsia, que consiste en tomar una muestra de tejido para su análisis.
- Tratamiento: En la mayoría de los casos, no es necesario un tratamiento. Sin embargo, si el tumor causa molestias, sangra con frecuencia o es motivo de preocupación estética, se puede extirpar mediante procedimientos como:
- Escisión quirúrgica: Extirpación completa con un bisturí.
- Afeitado: El dermatólogo rasura el tumor con una pequeña cuchilla.
- Crioterapia: Se congela el tumor con nitrógeno líquido para destruirlo.
Láser: Se utiliza sistemas de luz dirigidos a cada lesión en particular con mínimo daño a los tejidos circundantes.
Lesiones Precancerosas de la Piel
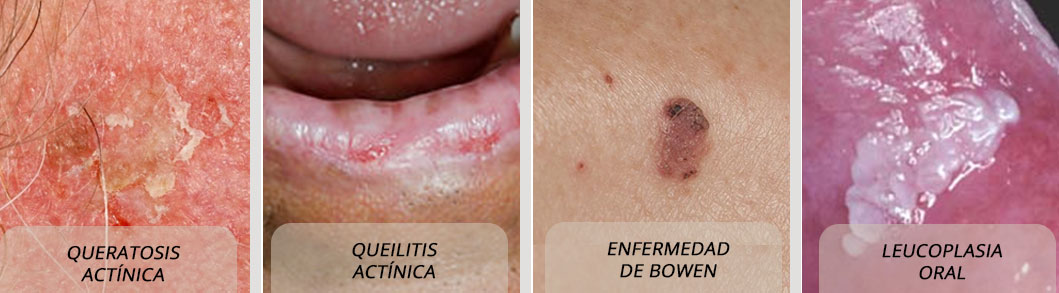
Las lesiones premalignas o precancerosas son crecimientos anormales en la piel que no son cancerosos, pero que tienen el potencial de convertirse en cáncer de piel si no se tratan. Su detección y tratamiento temprano son fundamentales para prevenir el desarrollo de cáncer invasivo.
Tipos comunes de lesiones premalignas en la piel
La mayoría de estas lesiones están relacionadas con la exposición crónica a la radiación ultravioleta (UV) del sol. Los tipos más comunes incluyen:
- Queratosis actínica (QA):
- Apariencia: Parches o protuberancias ásperas y escamosas en la capa superior de la piel. A menudo son más fáciles de sentir que de ver y pueden tener una textura similar a la del papel de lija. El color puede variar, incluyendo rojo, rosa, marrón o del mismo tono de la piel.
- Localización: Suelen aparecer en áreas expuestas al sol, como la cara, las orejas, los labios, el cuero cabelludo, los antebrazos y el dorso de las manos.
- Riesgo: Si no se tratan, algunas queratosis actínicas pueden progresar a carcinoma de células escamosas.
- Queilitis actínica:
- Apariencia: Una forma de queratosis actínica que afecta el labio inferior. Se manifiesta como sequedad persistente, grietas, escamas o zonas blanquecinas en el labio.
- Riesgo: Al igual que otras queratosis actínicas, tiene riesgo de evolucionar a carcinoma de células escamosas.
- Enfermedad de Bowen:
- Apariencia: Un tipo de carcinoma de células escamosas en su fase más temprana (in situ), donde las células cancerosas se limitan a la capa superior de la piel. Se presenta como una mancha o parche rojizo, escamoso y de crecimiento lento.
- Localización: Puede aparecer en cualquier parte del cuerpo, pero es más común en áreas expuestas al sol como el rostro, el cuello, en ocasiones en el tronco y las piernas.
- Riesgo: Si no se trata, hay una pequeña posibilidad de que se vuelva invasiva.
- Leucoplasia oral:
- Apariencia: Parches blancos y gruesos que se forman dentro de la boca y no pueden limpiarse.
- Causas: Suele estar asociada al consumo de tabaco o a la irritación crónica.
- Riesgo: Es una lesión oral que puede volverse cancerosa con el tiempo, aunque la mayoría no lo hace.
Diagnóstico y tratamiento
- Diagnóstico: Un dermatólogo puede diagnosticar estas lesiones mediante un examen visual. En caso de duda, se puede realizar una biopsia de piel para su análisis.
Prevención
La mejor manera de prevenir las lesiones premalignas es proteger la piel del sol:
- Usar protector solar.
- Evitar la exposición solar en las horas pico.
- Usar ropa protectora.
Cáncer de Piel
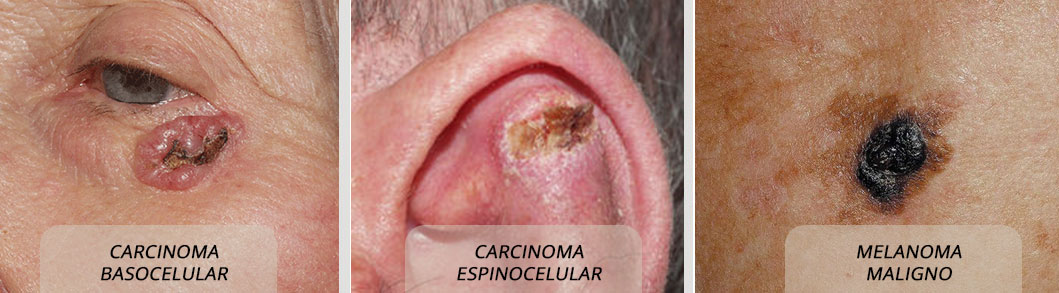
El cáncer de piel es el crecimiento descontrolado de células cutáneas anormales. Se produce cuando hay un daño en el ADN de estas células, generalmente causado por la radiación ultravioleta (UV) del sol o de las camas de bronceado, lo que hace que se multipliquen rápidamente y formen tumores malignos.
Tipos principales de cáncer de piel
Existen varios tipos, pero los más comunes son:
- Carcinoma basocelular: Es el tipo más frecuente y menos grave. Por lo general, no se disemina a otras partes del cuerpo, pero puede destruir los tejidos locales si no se trata.
- Carcinoma espinocelular (o de células escamosas): Es el segundo tipo más común. Aunque puede ser curable, tiene mayor riesgo de diseminarse a otras partes del cuerpo que el carcinoma basocelular, especialmente si se encuentra en un estadio avanzado.
- Melanoma: Es el tipo menos frecuente, pero también el más peligroso y agresivo. Tiene una alta capacidad de diseminarse (hacer metástasis) a otros órganos, lo que lo convierte en la principal causa de muerte por cáncer de piel.
Síntomas comunes
Los signos y síntomas pueden variar según el tipo de cáncer. Es fundamental revisar la piel regularmente y consultar a un dermatólogo ante cualquier cambio inusual. Algunos indicadores incluyen:
- Una lesión, llaga o úlcera que no cicatriza.
- Protuberancias, crecimientos o parches con aspecto ceroso, escamoso o rugoso.
- Cambios en un lunar existente, como su tamaño, forma, color (que puede incluir tonos tostados, marrones, negros, blancos, rojos o azules) o textura.
- Lunares que pican, sangran o forman costra.
Causas y factores de riesgo
El principal factor de riesgo es la exposición crónica a la radiación UV del sol o de las camas de bronceado. Otros factores que aumentan el riesgo incluyen:
- Tener piel clara, ojos claros y cabello rubio o pelirrojo.
- Haber sufrido quemaduras solares graves en el pasado.
- Antecedentes familiares de cáncer de piel.
- Tener muchos lunares.
- Un sistema inmunitario debilitado.
Prevención
La prevención es clave y se basa principalmente en reducir la exposición a la radiación UV. Las recomendaciones incluyen:
- Evitar el sol durante las horas de máxima intensidad (entre las 10:00 y las 16:00).
- Usar protector solar con un factor de protección alto (al menos 30 o 50) y reaplicarlo regularmente.
- Usar ropa protectora, sombrero y gafas de sol.
- Evitar el uso de camas de bronceado.
- Revisar la piel periódicamente para detectar cualquier cambio.
